
Équipe : Efficacité & Résistance aux Thérapies ciblées anti-tumorales
À LA UNE
Molecular Oncology, 2024
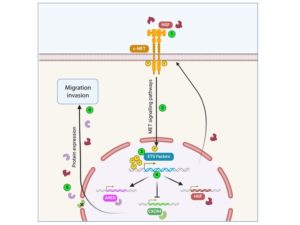
The MET receptor activation pathway is intrinsically linked to the activity of the transcription factors ETV1 and ERG (ETS family) to promote tumorigenesis in prostate cancer cells.
Here we focus on the transcriptional programme leading to this partnership and have identified 5 commonly regulated target genes that may represent a potential signature of prostate cancer progression at advanced stages.
Functional interaction between receptor tyrosine kinase MET and ETS transcription factors promotes prostate cancer progression. Carouge E, Burnichon C, Figeac M, Sebda S, Vanpouille N, Vinchent A, Truong MJ, Duterque-Coquillaud M, Tulasne D, Chotteau-Leliévre A.
Molecular Oncology, 2024
Equipe Target : Efficacité et Résistance aux thérapies ciblées anti-tumorales, David Tulasne
Equipe émergente : Molecular Therapeutic Approaches for Genetic Diseases and Cancer, Fabrice Lejeune https://nonsense.univ-lille.fr/
Présentation : Equipe Target
Les thérapies ciblées transforment actuellement la prise en charge du cancer et améliorent l’espérance de vie. Leur efficacité repose sur l’addiction oncogénique, où les cellules cancéreuses dépendent d’un seul oncogène, souvent des récepteurs tyrosine kinases (RTK). Parmi eux, MET est une cible prometteuse, avec des inhibiteurs de tyrosine kinase (TKI) approuvés pour traiter le cancer du poumon. Cependant, leur efficacité est limitée comparée à d’autres thérapies ciblées.
Notre objectif est d’améliorer les thérapies ciblant MET :
- comprendre les mécanismes d’addiction oncogénique
- identifier les mécanismes de résistance
- élargir l’éligibilité des patients aux thérapies ciblées.
Pour cela, notre équipe se concentre sur les cancers du poumon et de la prostate, principales causes de mortalité par cancer. Nos travaux permettent d’apporter des connaissances fondamentales sur l’addiction oncogénique et de proposer de nouvelles stratégies thérapeutiques.

 | David TULASNE – Directeur de recherche (DR2) INSERM |
 | Martine DUTERQUE-COQUILLAUD – Directeur de recherche (DR2) CNRS |
 | Anne CHOTTEAU-LELIEVRE – Professeure (PR2) Université de Lille |
Edith BONNELYE – Chercheur (DR2) INSERM | |
 | Zoulika KHERROUCHE – Chercheur (CR1) Institut Pasteur de Lille |
 | Dr Marie José TRUONG, Chercheur Institut Pasteur de Lille |
 | Fabrice LEJEUNE – Chercheur (DR2) INSERM https://nonsense.univ-lille.fr/ Recherche : Correction des mutations non sens et étude des mécanismes de reconnaissance de codons stop prématurés. |
 | Marie FERNANDES – Chercheur CDD-CNRS |
 | Marie-Hélène VIEILLARD – Onco-Rhumatologue (PH) COL and CHU Lille |
 | Sarah HUMEZ – Anatomo-Pathologiste (PH) CHU Lille |
 | Arnauld VILLERS – Urologue – Professeur (PU-PH) CHU Lille |
 | Xavier LEROY – Anatomo-Pathologiste – Professeur (PU-PH) CHU Lille |
 | Alexis CORTOT – Pneumologue– Professeur (PU-PH) CHU Lille |
 | Simon BALDACCI – Pneumologue (MCU-PH) – CHU Lille |
 | Jonathan OLIVIER – MCU-PH CHU Lille – Urologue |
 | Catherine AMPEN-GUFFROY – Ingénieure d’étude CNRS |
 | Gaëlle Rémy – Ingénieure CNRS Chargée de projets réglementaires des expérimentations in vivo. |
 | Nathalie VANPOUILLE – Technicienne IPL |
 | Isabelle DAMOUR – Assistante de recherche IPL |
 | Audrey VINCHENT – Technicienne de recherche IPL |
 | Edwina GBAGUIDI-MICOURS – IE INSERM- CCD |
| Lucie GEOFFROY, IE INSERM |
 | Rémi TELLIER – Étudiant en thèse Université de Lille |
 | Maram ROUIS – Etudiante en thèse – Université de Lille |
 | Léa BOUVIGNIES – Etudiante en thèse – Université de Lille |
 | Camille ORANGE – M2R – Université de Lille – contrat Tech IPL |
Denis SEGUIER – Etudiant en Thèse – Université de Lille – MD Urologue CHU Lille denis.seguier@chu-lille.fr | |
Thomas AMOUYEL – Etudiant en thèse – Université de Lille – MD, Chirurgien Orthopédique CHU Lille | |
Gautier MARCQ – Etudiant en thèse – Université de Lille – MD, Urologue CHU Lille |
ANCIENS MEMBRES
 | Anne-Claire FLOURENS – Technicienne de recherche INSERM |
 | Philippe JAMME – MD – PhD – Université de Lille Praticien hospitalo-universitaire en oncologie médicale au CHU de Lille, chef de clinique service de dermatologie, hopital Claude Hurriez. Philippe.JAMME@CHU-LILLE.FR |
 | Anthony TURPIN – MD – PhD – MCU-PH – Oncologue CHU Lille |
 | Clémence BURNICHON – PhD |
 | Martine PALMA – Étudiante en thèse Université de Lille |
 | Aline GHESQUIER – PhD – Université de Lille Cancer de la prostate et Covid-19 : rôle des androgènes dans la régulation de l’expression de TMPRSS2, protéase majeure dans l’infection virale au SARS-CoV-2. aline.hantute-ghesquier@cnrs.fr |
 | Célia GUERIN – PhD – Université de Lille Etude fonctionnelle des nouvelles mutations du récepteur MET dans le cancer rénal héréditaire. celia.guerin@cnrs.fr |
 | Elisa CAROUGE – PhD – Université de Lille |
 | Pauline PARENT – MD – Master 2 Université de Lille |
Les thérapies ciblées transforment actuellement la prise en charge du cancer et améliorent l’espérance de vie. Leur efficacité repose sur l’addiction oncogénique, où les cellules cancéreuses dépendent d’un seul oncogène, souvent des récepteurs tyrosine kinases (RTK). Parmi eux, MET est une cible prometteuse, avec des inhibiteurs de tyrosine kinase (TKI) approuvés pour traiter le cancer du poumon. Cependant, leur efficacité est limitée comparée à d’autres thérapies ciblées.
Notre objectif est d’améliorer les thérapies ciblant MET :
- comprendre les mécanismes d’addiction oncogénique
- identifier les mécanismes de résistance
- élargir l’éligibilité des patients aux thérapies ciblées.
Pour cela, notre équipe se concentre sur les cancers du poumon et de la prostate, principales causes de mortalité par cancer. Nos travaux permettent d’apporter des connaissances fondamentales sur l’addiction oncogénique et de proposer de nouvelles stratégies thérapeutiques.
Nous avons délibérément choisi de développer une recherche translationnelle et de travailler en collaboration étroite avec les biologistes moléculaires, les pathologistes et les cliniciens du CHU, directement impliqués dans la prise en charge des patients.
- Institut de Pathologie, CHU Lille, Pr X Leroy, Dr S Humez
- Service d’Urologie, CHU Lille, Pr A Villers, Dr J. Olivier
- Service d’Oncologie Thoracique, CHU Lille, Pr A Cortot, Dr S. Baldacci
- Service de Rhumatologie, Dr MH Vieillard
- Institut de Pathologie, Laboratoire d’Oncologie et de Génétique Moléculaire, CHU Lille, Pr F Escande, Dr C Descarpentries
- Plateau de génomique fonctionnelle et structurale, CHU Lille, Dr M Figeac
Parmi nos projets publiés ou en cours :
Control of cell death/survival balance by the MET dependence receptor. Duplaquet L, Leroy C, Vinchent A, Paget S, Lefebvre J, Vanden Abeele F, Lancel S, Giffard F, Bidaux G, Heliot L, Poulain L, Furlan A and Tulasne D. eLife. 2020 https://doi.org/10.7554/elife.50041
Le cancer bronchique non à petites cellules (CBNPC) est l’archétype des cancers traités par thérapies ciblées. Des mutations du récepteur MET, affectant les sites d’épissage de l’exon 14, conduisent à la délétion d’un domaine régulateur (METex14Del). Nous avons montré, à l’aide de souris knock-in, que ce domaine possède un site de clivage par les caspases impliqué dans l’amplification de l’apoptose. Ainsi, MET agirait à la fois comme un oncogène et un suppresseur de tumeur.
MET exon 14 skipping mutation is a hepatocyte growth factor (HGF)-dependent oncogenic driver in vitro and in humanised HGF knock-in mice. Fernandes M, Hoggard B, Jamme P, Paget S, Truong MJ, Grégoire V, Vinchent A, Descarpentries C, Morabito A, Stanislovas J, Farage E, Meneboo JP, Sebda S, Bouchekioua-Bouzaghou K, Nollet M, Humez S, Perera T, Fromme P, Grumolato L, Figeac M, Copin MC, Tulasne D, Cortot AB, Kermorgant S, Kherrouche Z.Mol Oncol. 2023 https://doi.org/10.1002/1878-0261.13397
En recréant la mutation METex14Del par édition du génome et en utilisant des souris humanisées pour l’HGF, le ligand de MET, nous avons montré que la transformation par METex14Del dépend toujours de sa stimulation. Ceci suggère que le ligand pourrait être un biomarqueur pour identifier les patients répondeurs.
Alterations in the PI3K pathway drive resistance to MET inhibitors in NSCLC harboring MET exon 14 skipping mutations. Jamme P, Fernandes M, Copin MC, Descarpentries C, Escande F, Morabito A, Grégoire V, Jamme M, Baldacci S, Tulasne D, Kherrouche Z* and Cortot AB*. J Thorac Oncol. 2020 https://doi.org/10.1016/j.jtho.2020.01.027
Le CHU de Lille a contribué aux essais cliniques internationaux démontrant l’efficacité des TKI contre METex14Del dans les CBNPC. Cependant, des résistances aux TKI ont été observées. Grâce à des lignées dérivées de patients, nous avons identifié un des premiers mécanismes de résistance, impliquant la voie PI3K.
Functional interaction between receptor tyrosine kinase MET and ETS transcription factors promotes prostate cancer progression. Carouge E, Burnichon C, Figeac M, Sebda S, Vanpouille N, Vinchent A, Truong MJ, Duterque-Coquillaud M, Tulasne D and Chotteau-Lelièvre A. Mol Oncol. 2024, in press.
Le cancer de la prostate résistant à la castration (CRPC) n’est pas éligible aux thérapies ciblées, mais MET est réexprimé dans ces tumeurs. De plus, près de la moitié de ces cancers surexpriment les facteurs de transcription ETS en raison de translocations chromosomiques. Nous avons démontré que MET et les facteurs ETS coopèrent pour induire la croissance tumorale. Cette réponse est inhibée par des TKI ciblant MET, ouvrant la voie aux thérapies ciblées dans ces cancers.
Fascin-1 expression is associated with neuroendocrine prostate cancer and directly suppressed by androgen receptor. Turpin A*, Delliaux C*, Parent P, Chevalier H, Escudero-Iriarte C, Bonardi F, Vanpouille N, Flourens A, Querol J, Carnot A, Leroy X, Herranz N, Lanel T, Villers A, Olivier J, Touzet H, de Launoit Y, Tian TV, Duterque-Coquillaud M. Br J Cancer. 2023 https://www.nature.com/articles/s41416-023-02449-x.pdf
Nous avons montré que la protéine Fascine-1, impliquée dans la formation des invadopodes, est surexprimée lors de la progression du cancer de la prostate en cancer neuroendocrine (NEPC), une forme agressive de cancer de la prostate résistant à la castration (CRPC). La répression de son expression par le récepteur aux androgènes (AR) est perdue dans ces cancers caractérisés par une perte d’expression ou d’activité de AR. Puisque la Fascine-1 est impliquée dans la croissance tumorale des NEPC, son ciblage par des inhibiteurs en développement pourrait représenter une thérapie ciblée prometteuse.
2024
Carouge E, Burnichon C, Figeac M, Sebda S, Vanpouille N, Vinchent A, Truong MJ, Duterque-Coquillaud M, Tulasne D, Chotteau-Leliévre A. Functional interaction between receptor tyrosine kinase MET and ETS transcription factors promotes prostate cancer progression. Molecular Oncology, 2024, PMID: 39374163, http://doi.org/10.1002/1878-0261.13739
Guérin C, Tulasne D. Recording and classifying MET receptor mutations in cancers. Elife. 2024 Apr 23;13:e92762. doi: 10.7554/eLife.92762. PMID: 38652103 Free PMC article. Review.
2023
Turpin A, Delliaux C, Parent P, Chevalier H, Escudero-Iriarte C, Bonardi F, Vanpouille N, Flourens A, Querol J, Carnot A, Leroy X, Herranz N, Lanel T, Villers A, Olivier J, Touzet H, de Launoit Y, Tian TV, Duterque-Coquillaud M. Fascin-1 expression is associated with neuroendocrine prostate cancer and directly suppressed by androgen receptor. Br J Cancer. 2023 Dec;129(12):1903-1914. doi: 10.1038/s41416-023-02449-x. Epub 2023 Oct 24. PMID: 37875732
Dehem A, Mazieres J, Chour A, Guisier F, Ferreira M, Boussageon M, Girard N, Moro-Sibilot D, Cadranel J, Zalcman G, Ricordel C, Wislez M, Munck C, Poulet C, Gauvain C, Descarpentries C, Wasielewski E, Cortot AB, Baldacci S. Characterization of 164 patients with NRAS mutated non-small cell lung cancer (NSCLC). Lung Cancer. 2023 Oct 9;186:107393. doi: 10.1016/j.lungcan.2023.107393. Online ahead of print.PMID: 37839252
Chour A, Denis J, Mascaux C, Zysman M, Bigay-Game L, Swalduz A, Gounant V, Cortot A, Darrason M, Fallet V, Auclin E, Basse C, Tissot C, Decroisette C, Bombaron P, Giroux-Leprieur E, Odier L, Brosseau S, Creusot Q, Gueçamburu M, Meersseman C, Rochand A, Costantini A, Gaillard CM, Wasielewski E, Girard N, Cadranel J, Lafitte C, Lebossé F, Duruisseaux M. Brief Report: Severe Sotorasib-Related Hepatotoxicity and Non-Liver Adverse Events Associated With Sequential Anti-Programmed Cell Death (Ligand)1 and Sotorasib Therapy in KRASG12C-Mutant Lung Cancer. J Thorac Oncol. 2023 Oct;18(10):1408-1415. doi: 10.1016/j.jtho.2023.05.013. Epub 2023 May 20. PMID: 37217096.
Khiter F, Kherrouche Z, Dubois V, Slupek S, Petit E, Debrie AS, Cauchi S, Barois N, Rouanet C, Mielcarek N. Combined regulation of pro-inflammatory cytokines production by STAT3 and STAT5 in a model of B. pertussis infection of alveolar macrophages. Front Immunol. 2023 Sep 28;14:1254276. doi: 10.3389/fimmu.2023.1254276. eCollection 2023.
Ardin C, Humez S, Leroy V, Ampere A, Bordier S, Escande F, Turlotte A, Stoven L, Nunes D, Cortot A, Gauvain C. Pursuit or discontinuation of anti-PD1 after 2 years of treatment in long-term responder patients with non-small cell lung cancer. Ther Adv Med Oncol. 2023 Sep 13;15:17588359231195600. doi: 10.1177/17588359231195600.
Mazieres J, Paik PK, Garassino MC, Le X, Sakai H, Veillon R, Smit EF, Cortot AB, Raskin J, Viteri S, Wu YL, Yang JCH, Ahn MJ, Ma R, Zhao J, O’Brate A, Berghoff K, Bruns R, Otto G, Johne A, Felip E, Thomas M. Tepotinib Treatment in Patients With MET Exon 14-Skipping Non-Small Cell Lung Cancer: Long-term Follow-up of the VISION Phase 2 Nonrandomized Clinical Trial. JAMA Oncol. 2023 Sep 1;9(9):1260-1266. doi: 10.1001/jamaoncol.2023.1962. PMID: 37270698.
Fernandes M, Paget S, Kherrouche Z, Truong MJ, Vinchent A, Meneboo JP, Sebda S, Werkmeister E, Descarpentries C, Figeac M, Cortot AB and Tulasne. D. Transforming properties of MET receptor exon 14 skipping can be recapitulated by loss of the CBL ubiquitin ligase binding site. FEBS Lett. 2023 Jul 19. doi: 10.1002/1873-3468.14702.
Delval L, Hantute-Ghesquier A, Sencio V, Flaman JM, Robil C, Angulo FS, Lipskaia L, Çobanoğlu O, Lacoste AS, Machelart A, Danneels A, Corbin M, Deruyter L, Heumel S, Idziorek T, Séron K, Sauve F, Bongiovanni A, Prévot V, Wolowczuk I, Belouzard S, Saliou JM, Gosset P, Bernard D, Rouillé Y, Adnot S, Duterque-Coquillaud M, Trottein F. Removal of senescent cells reduces the viral load and attenuates pulmonary and systemic inflammation in SARS-CoV-2-infected, aged hamsters. Nat Aging. 2023 Jul;3(7):829-845. doi: 10.1038/s43587-023-00442-w.
Tsuboi M, Herbst RS, John T, Kato T, Majem M, Grohé C, Wang J, Goldman JW, Lu S, Su WC, de Marinis F, Shepherd FA, Lee KH, Le NT, Dechaphunkul A, Kowalski D, Poole L, Bolanos A, Rukazenkov Y, Wu YL; ADAURA Investigators. Overall Survival with Osimertinib in Resected EGFR-Mutated NSCLC. N Engl J Med. 2023 Jul 13;389(2):137-147. doi: 10.1056/NEJMoa2304594. Epub 2023 Jun 4.PMID: 37272535.
L Brunet, D Alexandre, J Lee, MM Blanquer-Rossello, A Guernet, H. Chhouri, Z. Kherrouche, A. Arabo, S. Yao, D. Godefroy, J. Dehedin, J. Li, C. Duparc, P. Jamme, A. Vinchent, C. Berard, D. Tulasne, S. Arena, A. Bardelli, C. Cheng, B. Chul Cho, C. Coulouarn, S. Aaronson, AB. Cortot, Y. Anouar, L. Grumolato. Prolonging lung cancer response to EGFR inhibition by targeting the selective advantage of resistant cells. bioRxiv, 2023.06. 19.545595
Baudry AS, Charton E, Piessen G, Vanlemmens L, Cortot A, Ceban T, Anota A, Christophe V. Emotional distress, supportive care needs and age in the prediction of quality of life of cancer patients’ caregivers: A cross-sectional study. Eur J Oncol Nurs. 2023 Jun;64:102324. doi: 10.1016/j.ejon.2023.102324.
Fernandes M, Hoggard B, Jamme P, Paget S, Truong MJ, Grégoire V, Vinchent A, Descarpentries C, Morabito A, Stanislovas J, Farage E, Meneboo JP, Sebda S, Bouchekioua-Bouzaghou K, Nollet M, Humez S, Perera T, Fromme P, Grumolato L, Figeac M, Copin MC, Tulasne D, Cortot AB, Kermorgant S, Kherrouche Z. MET exon 14 skipping mutation is a hepatocyte growth factor (HGF)-dependent oncogenic driver in vitro and in humanised HGF knock-in mice. Mol Oncol. 2023 Feb 17. doi: 10.1002/1878-0261.13397.
Bogard G, Barthelemy J, Hantute-Ghesquier A, Sencio V, Brito-Rodrigues P, Séron K, Robil C, Flourens A, Pinet F, Eberlé D, Trottein F, Duterque-Coquillaud M, Wolowczuk I. SARS-CoV-2 infection induces persistent adipose tissue damage in aged golden Syrian hamsters. Cell Death Dis. 2023 Feb 1;14(2):75. doi: 10.1038/s41419-023-05574-w.
2022
Mushtaq R, Cortot AB, Gautschi O, Mazieres J, Camidge DR. PD-1/PD-L1 inhibitor activity in patients with gene-rearrangement positive non-small cell lung cancer-an IMMUNOTARGET case series. Transl Lung Cancer Res. 2022 Dec;11(12):2412-2417. doi: 10.21037/tlcr-22-329.
Christophe V, Anota A, Vanlemmens L, Cortot AB, Ceban T, Piessen G, Charton E, Baudry AS. Unmet supportive care needs of caregivers according to medical settings of cancer patients: a cross-sectional study. Support Care Cancer. 2022 Nov;30(11):9411-9419. doi: 10.1007/s00520-022-07379-7.
Debieuvre D, Molinier O, Falchero L, Locher C, Templement-Grangerat D, Meyer N, Morel H, Duval Y, Asselain B, Letierce A, Trédaniel J, Auliac JB, Bylicki O, Moreau L, Fore M, Corre R, Couraud S, Cortot AB; Study Group KBP-2020-CPHG; KBP-2020-CPHG. Lung cancer trends and tumor characteristic changes over 20 years (2000-2020): Results of three French consecutive nationwide prospective cohorts’ studies. Lancet Reg Health Eur. 2022 Aug 29;22:100492. doi: 10.1016/j.lanepe.2022.100492.
Veillon R, Sakai H, Le X, Felip E, Cortot AB, Smit EF, Park K, Griesinger F, Britschgi C, Wu YL, Melosky B, Baijal S, Jr GC, Sedova M, Berghoff K, Otto G, Paik PK. Safety of Tepotinib in Patients With MET Exon 14 Skipping NSCLC and Recommendations for Management. Clin Lung Cancer. 2022 Jun;23(4):320-332. doi: 10.1016/j.cllc.2022.03.002.
Baldacci S, Besse B, Avrillon V, Mennecier B, Mazieres J, Dubray-Longeras P, Cortot AB, Descourt R, Doubre H, Quantin X, Duruisseaux M, Monnet I, Moro-Sibilot D, Cadranel J, Clément-Duchêne C, Cousin S, Ricordel C, Merle P, Otto J, Schneider S, Langlais A, Morin F, Westeel V, Girard N. Lorlatinib for advanced anaplastic lymphoma kinase-positive non-small cell lung cancer: Results of the IFCT-1803 LORLATU cohort. Eur J Cancer. 2022 May;166:51-59. doi: 10.1016/j.ejca.2022.01.018.
Cortot AB, Le X, Smit E, Viteri S, Kato T, Sakai H, Park K, Camidge DR, Berghoff K, Vlassak S, Paik PK. Safety of MET Tyrosine Kinase Inhibitors in Patients With MET Exon 14 Skipping Non-small Cell Lung Cancer: A Clinical Review. Clin Lung Cancer. 2022 May;23(3):195-207. doi: 10.1016/j.cllc.2022.01.003.
Sebai M, Tulasne D, Caputo SM, Verkarre V, Fernandes M, Guérin C, Reinhart F, Adams S, Maugard C, Caron O, Guillaud-Bataille M, Berthet P, Bignon YJ, Bressac-de Paillerets B, Burnichon N, Chiesa J, Giraud S, Lejeune S, Limacher JM, de Pauw A, Stoppa-Lyonnet D, Zattara-Cannoni H, Deveaux S, Lidereau R, Richard S, Rouleau E. Novel germline MET pathogenic variants in French patients with papillary renal cell carcinomas type I. Hum Mutat. 2022 Mar;43(3):316-327. doi: 10.1002/humu.24313.
Sencio V, Machelart A, Robil C, Benech N, Hoffmann E, Galbert C, Deryuter L, Heumel S, Hantute-Ghesquier A, Flourens A, Brodin P, Infanti F, Richard V, Dubuisson J, Grangette C, Sulpice T, Wolowczuk I, Pinet F, Prévot V, Belouzard S, Briand F, Duterque-Coquillaud M, Sokol H, Trottein F. Alteration of the gut microbiota following SARS-CoV-2 infection correlates with disease severity in hamsters. Gut Microbes. 2022 Jan-Dec;14(1):2018900. doi: 10.1080/19490976.2021.2018900.
Palma M, Leroy C, Salomé-Desnoulez S, Werkmeister E, Kong R, Mongy M, Le Hir H, Lejeune F. A role for AKT1 in nonsense-mediated mRNA decay. Nucleic Acids Res. 2021 Nov 8;49(19):11022-11037. doi: 10.1093/nar/gkab882.
Le X, Sakai H, Felip E, Veillon R, Garassino MC, Raskin J, Cortot AB, Viteri S, Mazieres J, Smit EF, Thomas M, Iams WT, Cho BC, Kim HR, Yang JC, Chen YM, Patel JD, Bestvina CM, Park K, Griesinger F, Johnson M, Gottfried M, Britschgi C, Heymach J, Sikoglu E, Berghoff K, Schumacher KM, Bruns R, Otto G, Paik PK. Tepotinib Efficacy and Safety in Patients with MET Exon 14 Skipping NSCLC: Outcomes in Patient Subgroups from the VISION Study with Relevance for Clinical Practice. Clin Cancer Res. 2021 Nov 17. doi: 10.1158/1078-0432.CCR-21-2733.
Vary A, Lebellec L, Di Fiore F, Penel N, Cheymol C, Rad E, El Hajbi F, Lièvre A, Edeline J, Bimbai AM, Le Deley MC, Turpin A. FOLFIRINOX relative dose intensity and disease control in advanced pancreatic adenocarcinoma. Ther Adv Med Oncol. 2021 Jul 16;13:17588359211029825. doi: 10.1177/17588359211029825.
Pinquie F, Cortot AB, Chevalier LM, Morel A, Sandrini J, Guguen C, Morvan B, Molinier O. A Case Report of Successful Treatment With Crizotinib to Overcome Resistance to Osimertinib in an EGFR Mutated Non-Small-Cell Lung Cancer Patient Harboring an Acquired MET Exon 14 Mutation. Clin Lung Cancer. 2021 Jun 13:S1525-7304(21)00142-X. doi: 10.1016/j.cllc.2021.06.002.
Cortot AB, Madroszyk A, Giroux-Leprieur E, Molinier O, Quoix E, Bérard H, Otto J, Rault I, Moro-Sibilot D, Raimbourg J, Amour E, Morin F, Hureaux J, Moreau L, Debieuvre D, Morel H, Renault A, Pichon E, Huret B, Charpentier S, Denis MG, Cadranel J. First-Line Afatinib plus Cetuximab for EGFR-Mutant Non-Small Cell Lung Cancer: Results from the Randomized Phase II IFCT-1503 ACE-Lung Study. Clin Cancer Res. 2021 Aug 1;27(15):4168-4176. doi: 10.1158/1078-0432.CCR-20-4604.
Fernandes M, Jamme P, Cortot AB, Kherrouche Z, Tulasne D. When the MET receptor kicks in to resist targeted therapies. Oncogene. 2021 Jun;40(24):4061-4078. doi: 10.1038/s41388-021-01835-0.
Jeschke J, Collignon E, Al Wardi C, Krayem M, Bizet M, Jia Y, Garaud S, Wimana Z, Calonne E, Hassabi B, Morandini R, Deplus R, Putmans P, Dube G, Singh NK, Koch A, Shostak K, Rizzotto L, Ross RL, Desmedt C, Bareche Y, Rothé F, Lehmann-Che J, Duterque-Coquillaud M, Leroy X, Menschaert G, Teixeira L, Guo M, Limbach PA, Close P, Chariot A, Leucci E, Ghanem G, Yuan BF, Willard-Gallo K, Sotiriou C, Marine JC, Fuks F. Downregulation of the FTO m6A RNA demethylase promotes EMT-mediated progression of epithelial tumors and sensitivity to Wnt inhibitors. Nat Cancer. 2021 Jun;2(6):611-628. doi: 10.1038/s43018-021-00223-7.
Vauléon E, Behal H, Lebellec L, Desbarbieux R, Baldacci S, Simon N, Pannier D, Vieillard MH, Turpin A. Does bevacizumab increase joint pain in patients with cancer? Results of the prospective observational BEVARTHRALGIA study. Cancer Chemother Pharmacol. 2021 Apr;87(4):533-541. doi: 10.1007/s00280-020-04226-6.
Palma M, Lejeune F. Deciphering the molecular mechanism of stop codon readthrough. Biol Rev Camb Philos Soc. 2021 Feb;96(1):310-329. doi: 10.1111/brv.12657. Epub 2020 Oct 22. PMID: 33089614.
2020
Paik PK, Felip E, Veillon R, Sakai H, Cortot AB, Garassino MC, Mazieres J, Viteri S, Senellart H, Van Meerbeeck J, Raskin J, Reinmuth N, Conte P, Kowalski D, Cho BC, Patel JD, Horn L, Griesinger F, Han JY, Kim YC, Chang GC, Tsai CL, Yang JC, Chen YM, Smit EF, van der Wekken AJ, Kato T, Juraeva D, Stroh C, Bruns R, Straub J, Johne A, Scheele J, Heymach JV, Le X. Tepotinib in Non-Small-Cell Lung Cancer with MET Exon 14 Skipping Mutations. N Engl J Med. 2020 May 29. doi: 10.1056/NEJMoa2004407. IF 70.670
Bouchet M, Lainé A, Boyault C, Proponnet-guerault M, Meugnier E, Bouazza l, Kan C, Geraci S, El moghrabi S, Hernandez-vargas MH, Benetollo C, Yoshiko Y, Duterque-coquillaud M, Clézardin P, Marie JC and Bonnelye E. ERRα Expression in Bone Metastases Leads to an Exacerbated Antitumor Immune Response. Cancer research, 2020 Jul 1;80(13):2914-2926. doi: 10.1158/0008-5472.CAN-19-3584. IF 9.727
Thureau S, Faivre JC, Assaker R, Biver E, Confavreux CB, Debiais F, Duterque-coquillaud M, Giammaril F, Heymann D, Lecouvet FE, Morardet I, Paycha F, Body JJ, Vieillard MH. Adapting palliative radiation therapy for bone metastases during the Covid-19 pandemic: GEMO position paper. Journal of bone oncology, 2020 Jun; 22: 100291. doi: 10.1016/j.jbo.2020.100291. IF 2.870
Cortot AB, Audigier-Valette C, Molinier O, Le Moulec S, Barlesi F, Zalcman G, Dumont P, Pouessel D, Poulet C, Fontaine-Delaruelle C, Hiret S, Dixmier A, Renault PA, Becht C, Raffy O, Dayen C, Mazieres J, Pichon E, Langlais A, Morin F, Moro-Sibilot D, Besse B. Weekly paclitaxel plus bevacizumab versus docetaxel as second- or third-line treatment in advanced non-squamous non-small-cell lung cancer: Results of the IFCT-1103 ULTIMATE study. Eur J Cancer. 2020 May;131:27-36. IF 7.275
Marquette CH, Boutros J, Benzaquen J, Ferreira M, Pastre J, Pison C, Padovani B, Bettayeb F, Fallet V, Guibert N, Basille D, Ilie M, Hofman V, Hofman P; AIR project Study Group. Circulating tumour cells as a potential biomarker for lung cancer screening: a prospective cohort study. Lancet Respir Med. 2020 Jul;8(7):709-716. doi: 10.1016/S2213-2600(20)30081-3. PMID: 32649919. IF 15.780
Domblides C, Leroy K, Monnet I, Mazières J, Barlesi F, Gounant V, Baldacci S, Mennecier B, Toffart AC, Audigier-Valette C, Doucet L, Giroux-Leprieur E, Guisier F, Ricordel C, Molinier O, Perol M, Pichon E, Robinet G, Templement-Grangerat D, Ruppert AM, Rabbe N, Antoine M, Wislez M. Efficacy of Immune Checkpoint Inhibitors in Lung Sarcomatoid Carcinoma. J Thorac Oncol. 2020 May;15(5):860-866. doi: 10.1016/j.jtho.2020.01.014. Epub 2020 Jan 25. PMID: 31991225. IF 13.357
Jamme P, Fernandes M, Copin MC, Descarpentries C, Escande F, Morabito A, Grégoire V, Jamme M, Baldacci S, Tulasne D, Kherrouche Z* and Cortot AB*. Alterations in the PI3K pathway drive resistance to MET inhibitors in NSCLC harboring MET exon 14 skipping mutations. Journal of Thoracic Oncology. 2020 May;15(5):741. IF 13.357
Trzaska C, Amand S, Bailly C, Leroy C, Marchand V, Duvernois-Berthet E, Saliou JM, Benhabiles H, Werkmeister E, Chassat T, Guilbert R, Hannebique D, Mouray A, Copin MC, Moreau PA, Adriaenssens E, Kulozik A, Westhof E, Tulasne D, Motorin Y, Rebuffat S and Lejeune F. 2,6-Diaminopurine as a highly potent corrector of UGA nonsense mutations. Nat Commun. 2020 Mar 20;11(1):1509. doi: 10.1038/s41467-020-15140-z. IF 12.121
Turpin A, Duterque−coquillaud M, Vieillard MH. Bone metastasis: current state of play. Translational oncology. 2020 feb;13(2):308-320. IF 3.138
Baldacci S, Figeac M, Antoine M, Descarpentries C, Kherrouche Z, Jamme P, Copin MC, Tulasne D, Nanni I, Beau-Faller M, Melaabi S, Levallet G, Quoix E, Moro-Sibilot D, Friard S, Missy P, Barlesi F, Cadranel J, and Cortot AB. High MET Overexpression Does Not Predict the presence of MET exon 14 Splice Mutations in NSCLC: Results From the IFCT PREDICT.amm study. Journal of Thoracic Oncology. 2020 Jan;15(1):120-124. IF 13.357
Bennouna J, Girard N, Audigier-Valette C, le Thuaut A, Gervais R, Masson P, Marcq M, Molinier O, Cortot A, Debieuvre D, Cadranel J, Lena H, Moro-Sibilot D, Chouaid C, Mennecier B, Urban T, Sagan C, Perrier L, Barlesi F, Denis MG.Phase II Study Evaluating the Mechanisms of Resistance on Tumor Tissue and Liquid Biopsy in Patients With EGFR-mutated Non-pretreated Advanced Lung Cancer Receiving Osimertinib Until and Beyond Radiologic Progression: The MELROSE Trial. Clin Lung Cancer. 2020 Jan;21(1):e10-e14. IF 4.117
Besse B, Garrido P, Cortot AB, Johnson M, Murakami H, Gazzah A, Gil M, Bennouna J. Efficacy and safety of necitumumab and pembrolizumab combination therapy in patients with Stage IV non-small cell lung cancer. Lung Cancer. 2020 Apr;142:63-69. IF 4.599
Mazieres J, Barlesi F, Rouquette I, Molinier O, Besse B, Monnet I, Audigier-Valette C, Toffart AC, Renault PA, Fraboulet S, Hiret S, Mennecier B, Debieuvre D, Westeel V, Masson P, Madroszyk-Flandin A, Pichon E, Cortot AB, Amour E, Morin F, Zalcman G, Moro-Sibilot D, Souquet PJ. Randomized Phase II Trial Evaluating Treatment with EGFR-TKI Associated with Antiestrogen in Women with Nonsquamous Advanced-Stage NSCLC: IFCT-1003 LADIE Trial. Clin Cancer Res. 2020 Mar 6. IF 10.107
Duplaquet L, Leroy C, Vinchent A, Paget S, Lefebvre J, Vanden Abeele F, Lancel S, Giffard F, Bidaux G, Heliot L, Poulain L, Furlan A and Tulasne D. Control of cell death/survival balance by the MET dependence receptor. eLife. 2020 Feb 24;9:e50041. doi: 10.7554/eLife.50041. IF 7.551
2019
Duplaquet L, Figeac M, Leprêtre F, Frandemiche C, Villenet C, Sebda S, Sarafan-Vasseur N, Bénozène M, Vinchent A, Goormachtigh G, Wicquart W, Rousseau R, Beaussire L, Truant S, Michel P, Sabourin JC, Galateau F, Copin MC, Zalcman G, De Launoit Y, Fafeur V and Tulasne D. Functional analysis of somatic mutations affecting receptor tyrosine kinase family in metastatic colorectal cancer. Mol Cancer Ther. 2019 Mar 29. pii: molcanther.0582.2018. IF 5.365
Jamme P, Descarpentries C, Gervais R, Dansin E, Wislez M, Grégoire V, Richard N, Baldacci S, Rabbe N, Kyheng M, Kherrouche Z, Escande F, Copin MC, Cortot AB. Relevance of Detection of Mechanisms of Resistance to ALK Inhibitors in ALK-Rearranged NSCLC in Routine Practice. Clin Lung Cancer. 2019 Jul;20(4):297-304. IF 4.117
Turpin A, Duterque-Coquillaud M, Vieillard MH. Bone Metastasis: Current State of Play. Transl Oncol. 2019 Dec 23;13(2):308-320. Review. IF 3.138
Fernandes M, Duplaquet L, Tulasne D. Proteolytic cleavages of MET: the divide-and-conquer strategy of a receptor tyrosine kinase. BMB Rep. 2019 Apr;52(4):239-249. Review. IF 3.085
El Amrani M, Corfiotti F, Corvaisier M, Vasseur R, Fulbert M, Skrzypczyk C, Deshorgues AC, Gnemmi V, Tulasne D, Lahdaoui F, Vincent A, Pruvot FR, Van Seuningen I, Huet G, Truant S. Gemcitabine-induced epithelial-mesenchymal transition-like changes sustain chemoresistance of pancreatic cancer cells of mesenchymal-like phenotype. Mol Carcinog. 2019 Aug 2. IF 3.411
Gnangnon B, Fréville A, Cailliau K, Leroy C, De Witte C, Tulasne D, Martoriarti A, Jung V, Guerrera IC, Marion S, Khalife J, Pierrot C. Plasmodium pseudo-Tyrosine Kinase-like binds PP1 and SERA5 and is exported to host erythrocytes. Sci Rep. 2019 May 31;9(1):8120. IF 4.122
Vargas G, Bouchet M, Bouazza L, Reboul P, Boyault C, Gervais M, Kan C, Benetollo C, Brevet M, Croset M, Mazel M, Cayrefourcq L, Geraci S, Vacher S, Pantano F, Filipits M, Driouch K, Bieche I, Gnant M, Jacot W, Aubin JE, Duterque-Coquillaud M, Alix-Panabières C, Clézardin P, Bonnelye E. ERRα promotes breast cancer cell dissemination to bone by increasing RANK expression in primary breast tumors. Oncogene. 2019 Feb;38(7):950-964. IF 6.634
Pasquier D, Le Deley M, Tresch E, Cormier L, Duterque M, Nenan S, Lartigau E. GETUG-AFU 31: a phase I/II multicentre study evaluating the safety and efficacy of salvage stereotactic radiation in patients with intraprostatic tumour recurrence after external radiation therapy-study protocol. BMJ Open. 2019 Aug 2;9(8):e026666. IF 2.376
2018
[Delliaux C, Tian TV], Bouchet M, Fradet A, Vanpouille N, Flourens A, Deplus R, Villers A, Leroy X, Clézardin P, de Launoit Y, Bonnelye E, Duterque-Coquillaud M. TMPRSS2:ERG gene fusion expression regulates bone markers and enhances the osteoblastic phenotype of prostate cancer bone metastases. Cancer Lett. 2018 Dec 1;438:32-43. IF 6.508
Dumortier M, Ladam F, Damour I, Vacher S, Bieche I, Marchand N, DeLaunoit Y, Tulasne D and Chotteau-Lelievre A. ETV4 transcription factor and MMP13 metalloprotease are interplaying actors of breast tumorigenesis. Breast Cancer Res. 2018 Jul 11;20(1):73. IF 6.3
Descarpentries C, Leprêtre F, Escande F, Kherrouche Z, Figeac M, Sebda S, Baldacci S, Grégoire V, Jamme P, Copin MC, Tulasne D and Cortot AB. Optimization of routine testing for MET exon 14 splice site mutations in non-small cell lung cancer patients. Journal of Thoracic Oncology, 2018 Sep 6. pii: S1556-0864(18)33038-7. IF 10.336
[Baldacci S, Kherrouche Z], Cockenpot V, Stoven L, , Copin M.C, Werkmeister E, Marchand N, Maéva Kyheng, Tulasne D and. Cortot A.B. MET amplification increases the metastatic spread of EGFR-mutated NSCLC. Lung Cancer, 2018 (125)57-67. IF 4.486
Mekki S.M, Mougel A, Vinchent A, Paquet C, Copin M.C, Leroy L, Kherrouche Z, Bonte J.P, Melnyk O, Vicogne J. and Tulasne D. Hypoxia leads to decreased autophosphorylation of the MET receptor and promotes its resistance to tyrosine kinase inhibitors. Oncotarget. 2018 Jun 5;9(43):27039-27058. IF 5.168
Duplaquet L, Kherrouche Z, Baldacci S, Jamme P, Cortot AB, Copin MC and Tulasne D. The multiple paths towards MET receptor addiction in cancer. Oncogene. 2018 Jun; 37(24):3200-3215. Review. IF 7.519
Baldacci S, Kherrouche Z, Descarpentries C, Wislez M, Dansin E, Furlan A, Tulasne D, Cortot AB. MET exon 14 splicing sites mutations: A new therapeutic opportunity in lung cancer. Rev Mal Respir. 2018 Aug 31. pii: S0761-8425(18)30200-6. Review. IF 0,576
Hasne J, Hague F, Rodat-despoix L, Geerts D, Leroy C, Tulasne D, Ouadid-Ahidouh H and Kischpel P. Orai3 calcium channel and resistance to chemotherapy in breast cancer cells: the p53 connection. Cell Death Differ. 2018 Jan 11. IF 8.339
A Bokhari, V Jonchere, A Lagrange, R Bertrand, M Svrcek, L Marisa, O Buhard, M Greene, A Demidova, J Jia, E Adriaenssens, T Chassat, DS Biard, JF Flejou, F Lejeune, A Duval, A Collura. Targeting nonsense-mediated mRNA decay in colorectal cancers with microsatellite instability. Oncogenesis. 2018 Sep 19; 7(9):70; IF 5.995
2017
Deplus R, Delliaux C, Marchand N, Flourens A, Vanpouille N, Leroy X, de Launoit Y, Duterque-Coquillaud M. TMPRSS2-ERG fusion promotes prostate cancer metastases in bone. Oncotarget. 2017 Feb 14;8(7):11827-11840. IF 5.168
Jia J, Gonzalez-Hilarion S, Werkmeister E, Lafont F, Grunert D.C., Tulasne D and. Lejeune F. PTC readthrough in human cells occurs in novel cytoplasmic foci and requires UPF proteins. J Cell Sci. 2017 Jul 25. pii: jcs.198176. IF 4.431
Benhabiles H, Gonzalez-Hilarion S, Amand S, Bailly C, Prévotat A, Reix P, Hubert D, Adriaenssens E, Rebuffat S, Tulasne D, Lejeune F. Optimized approach for the identification of highly efficient correctors of nonsense mutations in human diseases. PLoS One. 2017 Nov 13;12(11):e0187930. IF 2.806
Baldacci S, Mazieres J, Tomasini P, Girard N, Guisier F, Audigier-Valette C, Monnet I, Wislez M, Pérol M, Dô P, Dansin E, Leduc C, Leprieur EG, Moro-Sibilot D, Tulasne D, Kherrouche Z, Labreuche J, Cortot AB. Outcome of EGFR-mutated NSCLC patients with MET-driven resistance to EGFR tyrosine kinase inhibitors. Oncotarget. 2017 Oct 9;8(62):105103-105114. IF 5.168
Lapère C, Cortot A.B, Grégoire V, Cockenpot V, Tulasne D, and Copin M.C. Preferential localization of MET expression at the invasion front and in spreading cells through alveolar spaces in non-small-cell lung carcinomas. Am J Surg Pathol. 2017 Mar;41(3):414-422. IF 5.363
Montagne R, Baranzelli A, Muharram G, Leroy C, Debreuck N, Kherrouche Z, Lemière A, Cortot AB and Tulasne D. Calpain cleavage of the Met receptor variant R970C generates fragment promoting epithelial cells scattering. Oncotarget. 2017 Jan 4. IF 5.168
Cortot A.B, Kherrouche Z, Descarpentries C, Wislez M, Baldacci S, Furlan A and Tulasne D. Exon 14 deleted MET receptor as a new biomarker and target in cancers. J Natl Cancer Inst. 2017 May 1;109(5). Review. IF 12,5
Lejeune F. Nonsense-mediated mRNA decay at the crossroads of many cellular pathways. BMB Rep. 2017 Apr;50(4):175-185. Review IF 3.089
Thèses en cours
- TELLIER Rémi ; D3 sous la direction de David TULASNE.
- AMOUYEL Thomas, D3 sous la co-direction de Martine DUTERQUE et Marie-Hélène VIEILLARD
- SEGUIER Denis, D2 sous la direction de Jonathan OLIVIER
- ROUIS Maram; D1 sous la direction de David TULASNE
- BOUVIGNIES Léa; D1 sous la co-direction de Martine DUTERQUE et Jonathan OLIVIER
- MARCQ Gautier, D4 sous la direction de Arnauld VILLERS
Thèses soutenues
- GUERIN Célia ; (soutenue en décembre 2023) sous la direction de David TULASNE.
- CAROUGE Elisa ; (soutenue en février 2024) sous la direction de Anne CHOTTEAU-LELIEVRE.
- HANTUTE-GHESQUIER Aline (Soutenue le 06 Janvier 2023) sous la direction de : Martine DUTERQUE-COQUILLAUD.
- OLIVIER Jonathan (Soutenue le 28 Juin 2021) sous la direction de : Arnauld VILLERS.
- PALMA Martine (Soutenue le 20 Octobre 2021) sous la direction de : Fabrice LEJEUNE
- FERNANDES Marie (Soutenue le 1er Avril 2021) sous la direction de : David TULASNE.
- TURPIN Anthony (Soutenue le 30 Mars 2021) sous la direction de : Martine DUTERQUE-COQUILLAUD.
- JAMME Philippe (Soutenue le 25 Janvier 2020) sous la direction de : Alexis CORTOT et Zoulika KHERROUCHE
- DUPLAQUET Leslie (Sout. en 2018) sous le direction de : David TULASNE
HDR soutenues
- OLIVIER Jonathan, 2024
Le récepteur MET, une des clefs de l’équilibre des forces entre vie et mort cellulaire


